Diabetes mellitus tipo 2
La diabetes mellitus tipo 2 (DM2), diabetes no insulino-dependiente o diabetes del adulto es más frecuente en humanos mayores de 40 años. Esta afección supone entre el 80% y el 90% de los casos de diabetes. La diabetes es una enfermedad que puede tener muchos orígenes, pero con un cuadro clínico común, las células no pueden incorporar la glucosa de la sangre. En la diabetes tipo 1 esto es debido a una falta de insulina. En la diabetes tipo 2 sí que existe una síntesis de insulina correcta. No obstante, el cuerpo genera una resistencia a la insulina, los receptores de la insulina se ven dañados y no pueden captarla. Este tipo de diabetes tiene un menor componente genético que el tipo 1, y el 80% de los afectados llevan una vida sedentaria y/o son obesos, aunque también son factores que aumentan el riesgo de DM2 el tabaquismo, el alcohol y el estrés emocional. Es debido al aumento de estos factores de riesgo que la diabetes es lo que está haciendo que crezca el número de afectados. Se calcula que para el año 2025 se llegará hasta la escalofriante cifra de 300 millones de afectados.
La DM2 puede ser causada por un fallo en las células beta de los islotes de Langerhans, que si bien sintetizan insulina correctamente son incapaces de reponerla rápidamente cuando se gasta o bien que el número de receptores para la insulina en otras células es bajo o nulo, o funcionan correctamente pero la insulina entra correctamente en las células pero existe algún problema con la cadena de transporte que la lleva hasta su diana.
Además de estos factores, recientes investigaciones han señalado que la inflamación crónica y el estrés oxidativo también pueden desempeñar un papel en el desarrollo de la resistencia a la insulina y, por lo tanto, en la aparición de la DM2. La inflamación crónica puede ser causada por una variedad de factores, como una dieta poco saludable, la falta de ejercicio y el estrés crónico. El estrés oxidativo, por otro lado, puede ser causado por la exposición a toxinas ambientales y por el envejecimiento.
La DM2 es una enfermedad crónica, con la que el paciente tendrá que vivir, puesto que no tiene cura actualmente. Sin embargo, hay algunos consejos que pueden ayudar a los pacientes a llevar una vida normal y tan longeva como la de cualquiera. Estos pilares para una vida mejor son: el ejercicio, el control de la dieta y el seguimiento médico regular.
El ejercicio propicia un aumento de sensibilidad a la insulina, puesto que al realizar ejercicio aumenta tanto la síntesis de insulina como de sus receptores en las células.
Una dieta “sana” es suficiente para controlar los niveles de azúcar en sangre, además ayuda a los pacientes con sobrepeso (el 80% de los diabéticos tipo 2), a alcanzar un peso mejor lo cual ayuda a disminuir la carga de trabajo de la insulina.
Además, se ha demostrado que una dieta rica en fibra dietética puede ayudar a mejorar el control del azúcar en sangre en personas con DM2. La fibra dietética puede ralentizar la absorción de azúcar en el torrente sanguíneo, lo que puede ayudar a prevenir los picos de azúcar en sangre que pueden ocurrir después de las comidas.
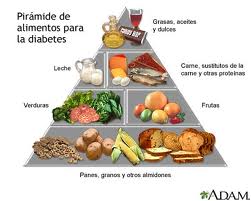
Para mejorar la salud del diabético basta seguir uan dieta sana, baja en azucares, como el resto del mundo.
Por último, el seguimiento médico y la utilización de varios fármacos permitirían a un diabético ayudar a su cuerpo a mejorar el paso de la asimilación de la insulina en el que existe algún problema. Su diagnóstico se hace mediante una curva de glucosa en sangre, conteo de hemoglobina A1C o creatinina en sangre y un perfil de lípidos. Los síntomas más frecuentes son orina con frecuencia y mucha sed y hambre, grandes pérdidas de peso a pesar de comer más e infecciones por hongos en epitelios con más frecuencia.
Si bien la toma de insulina inyectable es la mejor manera de controlar una diabetes tipo 1, en ocasiones no es necesaria o contraproducente su administración en pacientes de DM2, puesto que un aumento de insulina en sangre si no es capturada por las células diana puede ser igualmente problemático.
La DM2 puede desembocar en problemas retinopatías (mayor frecuencia de cataratas que en individuos sanos), cardiacos y circulatorios (ateroesclerosis), nerviosos y renales (siendo estos últimos la principal causa de muerte en diabéticos).
Además, la DM2 también puede aumentar el riesgo de enfermedad hepática. La resistencia a la insulina puede llevar a un aumento de la grasa en el hígado, lo que puede aumentar el riesgo de enfermedad hepática grasa no alcohólica, una afección que puede llevar a la cirrosis y al cáncer de hígado.
Para saber más sobre la diabetes puedes ver los siguientes artículos relacionados: Un repaso a la diabetes y diabetes mellitus tipo 1 o síntesis de la insulina.
